Hernie hiatale, reflux gastro-oesophagien
- Accueil
- Hernie hiatale, reflux gastro-oesophagien
Définition
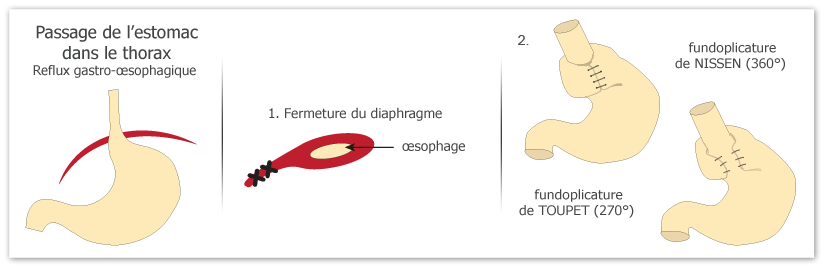
La hernie hiatale est le passage d’une partie de l’estomac dans le thorax, elle s’accompagne pratiquement toujours d’un reflux gastro-œsophagien. Celui-ci peut s’observer sans qu’il y ait un passage de l’estomac dans le thorax : malposition cardio-tubérositaire
La conséquence du reflux gastro-œsophagien est le passage du liquide gastrique qui est très acide dans l’œsophage, chaque fois que le patient se penche en avant ou se couche exactement comme une bouteille sans bouchon : quand la bouteille est droite il n’y a aucun trouble mais quand on penche la bouteille le liquide remonte et brûle !
En cas de hernies volumineuses, une grande partie de l’estomac peut passer dans le thorax entraînant une gêne respiratoire, des difficultés pour avaler et dans de rares cas de torsion.
Consultation
Clinique du parc
9 bis rue de la Piot
42 276-St Priest en Jarez
Maison de Santé Feurs
13 Faubourg Saint-Antoine
42110 Feurs
Traitement
Le traitement d’un reflux gastro-œsophagien et d’une hernie hiatale est le même et comporte 2 temps : la fermeture de l’orifice hiatal et la confection d’un procédé anti-reflux avec une partie de l’estomac formant soit un anneau complet autour de l’œsophage, fundoplicature complète ou technique de Nissen, soit un anneau ouvert de 270°, fundoplicature de 270° ou technique de Toupet. Le choix entre les 2 techniques est discuté en consultation avec le chirurgien, le plus souvent il est réalisé une technique de Nissen.
Dans tous les cas, l’intervention est réalisée par cœlioscopie, dans de rares cas il est parfois nécessaire en cours d’intervention d’ouvrir et passer en laparotomie, en cas de difficultés de dissection ou d’une complication exceptionnelle : perforation, plaie de la rate…
Technique de NISSEN par cœlioscopie
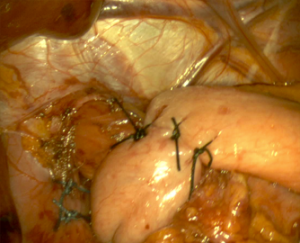 1. Le premier temps après mise en place des trocarts est de disséquer la région œso-cardiotubérositaire. Cela permet d’isoler l’orifice de communication entre le thorax et l’abdomen : l’orifice hiatal, tout le bas de l’œsophage et la partie haute de l’estomac.
1. Le premier temps après mise en place des trocarts est de disséquer la région œso-cardiotubérositaire. Cela permet d’isoler l’orifice de communication entre le thorax et l’abdomen : l’orifice hiatal, tout le bas de l’œsophage et la partie haute de l’estomac.
2. Fermeture de l’orifice hiatale par un ou plusieurs points (cf shéma 1). Dans des cas exceptionnels, si une grande partie de l’estomac est passée dans le thorax, il est parfois utile de renforcer la suture par une petite prothèse spéciale.
3. Confection d’une valve de 360° (cf schéma 2)
La partie supérieure de l’estomac est passée en arrière de l’œsophage et fixée en avant avec une autre partie de celui-ci, réalisant un anneau de tissu gastrique (et non pas un anneau artificiel comme pour la chirurgie de l’obésité !) autour de l’œsophage reconstituant un clapet. Les valves sont aussi fixées à l’œsophage.
L’intervention est alors terminée, suivant les cas, un drain aspiratif peut être laissé en place.
Technique de TOUPET par cœlioscopie
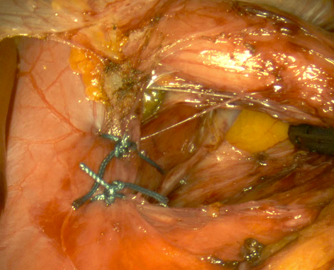 Les 2 premiers temps sont identiques, seul change le troisième temps, le principe est le même mais les 2 valves ne sont pas reliées entre elles en avant, l’anneau est donc incomplet (cf schéma et photo).
Les 2 premiers temps sont identiques, seul change le troisième temps, le principe est le même mais les 2 valves ne sont pas reliées entre elles en avant, l’anneau est donc incomplet (cf schéma et photo).
Suites opératoires
- Elles sont habituellement simples sur le plan général, si bien l’intervention peut être réalisée en ambulatoire mais le plus souvent une hospitalisation de 24/48 h est utile, essentiellement en raison des modalités de reprise de l’alimentation.
- La reprise de l’alimentation est immédiate, mais la première prise alimentaire est liquide puis les repas sont normaux mais les bouchées doivent être fractionnées et petites au début en raison du risque de blocage. En fonction des premières déglutitions, les repas sont de plus en plus abondants. Il est important de bien mâcher car l’intervention crée un certain entonnoir alors qu’avant l’intervention, il y a un véritable boulevard !!!
Retour à domicile
- les plaies peuvent être laissées à l’air libre, les fils sont à enlever au 8ème jour
- suivant les cas, une prescription d’antibiotiques ou et d’un traitement préventif des phlébites est nécessaire.
- les douches sont possibles dés le premier jour avec ou sans pansement : l’eau est propre !
- l’alimentation est normale, il n’y a pas besoin de régime.
- le patient est systématiquement revu en consultation à partir du 8ème jour et à 1 mois, suivant les cas d’autres consultations sont nécessaires.
Reprise d’activité
- du fait de l’absence d’ouverture, il est possible de reprendre une vie normale immédiatement, sans limitation d’effort, seule l’importance de la douleur peut être un facteur limitant.
- l’arrêt de travail varie d’une dizaine de jours à 1 mois.
Au long cours
Il n’y a pas de suivi, bien entendu en cas de problème, il est toujours conseillé de revoir son chirurgien.
Complications
Des complications peuvent survenir comme après toute intervention chirurgicale :
1 – des complications minimes et sans conséquence, non alarmantes qui n’empêchent pas de reprendre une vie et une activité normales :
- une petite distension du ventre liée à l’injection de C02 et à la dissection.
- des douleurs à l’épaule liées aussi aux gaz utilisés pour la laparoscopie.
- une douleur au niveau des incisions.
- un hématome au niveau des cicatrices, qui disparaîtra spontanément.
- des troubles digestifs : blocage alimentaire, hocquet, douleur à la déglutition. Ces troubles sont en rapport avec la réparation réalisée cf chapitre résultats fonctionnels.
2 – des complications plus graves, doivent entraîner la consultation du chirurgien ou une hospitalisation en urgence ou semi urgence :
- toute douleur très importante non calmée par le traitement prescrit, traduit souvent un début de complication.
- des vomissements répétés
- un arrêt du transit intestinal
- des malaises, une pâleur importante
- la présence d’une température à plus forte raison si elle est élevée ou accompagnée de frisson
- une gêne respiratoire
- un blocage alimentaire complet
Ces signes peuvent traduire la survenue d’un abcès intra-abdominal, une péritonite localisée ou généralisée, un épanchement pleural, une hémorragie
La liste des complications n’est pas exhaustive.
Dysphagie ou difficulté de déglutition
La difficulté à la déglutition est fréquente et pratiquement systématique au début du fait de la transformation de l’anatomie, les aliments empruntaient un boulevard alors que maintenant il y a un « entonnoir » qui va progressivement s’élargir pour permettre dans 95 % des cas une alimentation normale.
Mais au début, ces difficultés nécessitent une attention particulière au moment des repas : de bien mâcher, faire des petites bouchées puis progressivement en fonction de l’amélioration des troubles les repas deviennent normaux, mais il faut souvent entre 2 et 3 mois pour arriver à une alimentation normale. Pendant cette période de stress, les repas pris rapidement ont toutes les chances de favoriser ces blocages.
Dans certains cas (5 %), l’alimentation devient de plus en plus difficile en raison des blocages, entraînant une perte de poids, il est alors nécessaire de pratiquer une gastroscopie pour dilater le passage, en général tout rentre dans l’ordre après cet examen mais dans de rares cas (1%) la récidive quasi immédiate des blocages peut conduire à une ré intervention pour élargir l’orifice hiatale qui s’est rétréci ou régler un dysfonctionnement du montage anti-reflux.
Impossibilité de vomir ou de « roter »
Très souvent après l’intervention et souvent de façon définitive, il est très difficile, voir impossible de vomir ou de « roter », ce qui peut être très pénible.
Ballonnements
Ils sont fréquents après l’intervention du fait de la cœlioscopie mais surtout de l’impossibilité de roter.
Diarrhées
La survenue d’une diarrhée après les repas peut se rencontrer au début et disparaît en général progressivement.
Douleur à l’épaule, hocquet
Une violente douleur thoracique ou de l’épaule gauche peut survenir au cours des repas, en général liée à une irritation du diaphragme.
Plénitude gastrique
C’est une sensation d’estomac plein après les repas, traduisant une certaine inertie de l’estomac, en réduisant l’abondance des repas tout rentrera progressivement dans l’ordre.
Malaise au moment des repas
Ces malaises sont très rares et peuvent traduire une distension brutale de l’estomac et se voit après un repas particulièrement abondant.
Résultats fonctionnels immédiats attendus
La dissection de la région et la nouvelle anatomie créées entraînent très fréquemment des troubles qui vont progressivement disparaître. En général, le simple fait de faire des repas moins abondants et éventuellement plus fréquents entraînent une disparition des troubles.
Au long cours
A priori, il n’y a pas de suivi dans la plus part des cas, cependant en cas d’inflammation de l’œsophage, une surveillance endoscopique est indispensable avec le gastro-entérologue. L’apparition d’un problème doit faire consulter soit le chirurgien soit le gastro entérologue.
Les résultats attendus sont bons ou très bons dans plus de 95 % des cas et correspondent à une reprise d’une alimentation normale, sans aucun reflux gastro-œsophagien et sans aucun traitement.
Cependant, malgré une bonne technique, il peut rester ou réapparaître des troubles :
- récidive du reflux : le résultat obtenu n’est pas définitif, on admet qu’il y a 5 % de récidive à 5 ans et 10 % à 10 ans. Dans ces cas un simple traitement médical peut suffir à guérir les troubles, il est aussi possible de ré opérer en principe par cœlioscopie.
- une dysphagie, difficulté à avaler, peut persister dans 2 à 3 % des cas ou apparaître secondairement, traduisant un « débricolage » du montage. Ce problème peut être résolu par une ré intervention (1 % des cas) en principe par cœlioscopie
- une impossibilité de vomir peut être gênante de même que des ballonnements.
- un dumping syndrome, c’est à dire des malaises au moment des repas, surtout au repas de midi, avec sueurs, bouffées de chaleur, céphalées, diarrhée obligeant le patient à s’allonger une demi-heure, est de survenu exceptionnel, il est du à une atteinte des nerfs moteurs de l’estomac. L’amélioration passe par une fragmentation des repas et peut être invalidant pendant de nombreux mois voir années.
Tous ces troubles heureusement peu fréquents sont évoqués avant de prendre la décision d’intervention.
